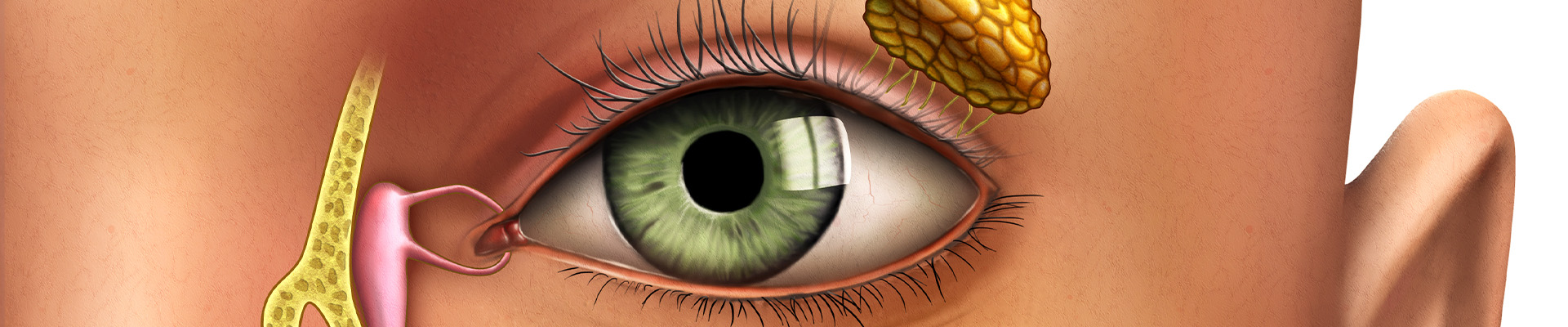
Les larmes sont produites en grande partie au niveau de l’angle externe de l’œil, en arrière de la paupière supérieure. Elles sont étalées en film au contact du globe oculaire, puis récupérées par un système de drainage lacrymal qui s’étend depuis l’angle interne de l’œil jusque dans le nez.
Chez certains patients, on retrouve un obstacle dans ce système de drainage lacrymal. Les larmes qui ne s’évacuent plus normalement, s’accumulent dans un sac qui peut gonfler au niveau de l’angle interne de l’œil, et aboutissent à un larmoiement gênant sur la joue( aussi appelé épiphora). Parfois, les larmes stagnantes peuvent s’infecter et donner un tableau de dacryocystite, c’est à dire une inflammation du sac lacrymal.
Le larmoiement est un motif de consultation fréquent en raison du fort retentissement physique et psychologique chez les patients.
Les indications
Les causes du larmoiement sont multiples. Il est essentiel de réaliser un diagnostic étiologique précis pour adapter la prise en charge thérapeutique.
Le larmoiement dû à une hypersécrétion lacrymale sera traité médicalement par l’instillation de collyres et pommades ophtalmiques.
Un traitement chirurgical est indiqué dès lors que le larmoiement est secondaire à un rétrécissement ou une obstruction de la voie lacrymale.
Le choix de la technique chirurgicale se fait en fonction de la localisation et la nature de l’obstruction.
Chez les enfants, l’intervention chirurgicale sera envisagée si le larmoiement persiste après 1 an de vie. En effet, la reperméabilisation du canal lacrymo-nasal survient spontanément dans 90% des cas au cours de la première année de vie.
L’examen clinique
L’examen ophtalmologique doit être complet. L’interrogatoire doit préciser les caractéristiques du larmoiement.
Le médecin étudie le visage dans son ensemble. Il convient de détecter d’éventuelles malpositions palpébrales ou des points lacrymaux.
L’examen à la lampe à fente permettra de mettre en évidence toutes pathologies de la surface oculaire (sécheresse oculaire, kératite, conjonctivite…) qui peuvent engendrer une hypersécrétion lacrymale.
Le test à la fluorescéine permet de détecter une asymétrie d’évacuation des larmes. La présence du colorant dans les fosses nasales confirme la perméabilité de la voie lacrymale.
L’exploration des voies lacrymales
Sondage et lavage des voies lacrymales
Les obstructions des voies lacrymales sont analysées par une exploration instrumentale par sondage doux et lavage des voies lacrymales. Ce geste est réalisé au centre OphtaValmy dans une salle dédiée .
Après avoir procédé à l’instillation de collyres d’anesthésique local, les points lacrymaux sont dilatés. Le passage d’une fine canule métallique vérifie la perméabilité des canalicules lacrymaux. Une injection de sérum physiologique est réalisée dans la voie lacrymale.
Un passage du liquide dans les fosses nasales confirme la perméabilité des voies lacrymales. En cas d’obstruction de la voie lacrymale, il y a un reflux par les points lacrymaux sans passage dans les fosses nasales. Un passage partiel dans les fosses nasales permet de s’orienter vers un rétrécissement des voies lacrymales.
– Un dacryoscanner ou scanner des voies lacrymales peut être prescrit par le médecin dans certains cas. Il s’agit d’un examen complémentaire d’imagerie nécessitant l’injection d’un produit de contraste iodé dans les voies lacrymales et permet de localiser un rétrécissement ou un obstacle sur les structures de drainage lacrymal.
Déroulement de l’intervention
Chez l’enfant
Dès l’âge de 1 an, les enfants peuvent bénéficier d’un sondage des voies lacrymales si la sténose persiste. Ce geste est réalisé en chirurgie ambulatoire, sous anesthésie générale de courte durée. Le sondage est fréquemment associé à la mise en place de sondes de silicone mono ou bicanaliculonasales dans la voie lacrymale.
Chez l’adulte
Une sténose partielle de la voie lacrymale chez l’adulte se traite par dilatation de la voie lacrymale associée à la pose de sondes en silicone mono ou bicanaliculonasales. Ce geste est réalisé sous anesthésie générale en chirurgie ambulatoire.
Si l’obstruction est totale, une dacryocystorhinostomie (DCR) sera réalisée avec la mise en place de sonde mono ou bicanaliculonasales. La dacryocystorhinostomie consiste à créer un nouveau passage entre le sac lacrymal et les fosses nasales pour permettre aux larmes de s’écouler à nouveau dans le nez.
L’intervention est réalisée par Dr Ghislaine ASSAD-MEILLON, sous anesthésie générale, en chirurgie ambulatoire ou en hospitalisation de courte durée au CHU François Mitterrand de Dijon.
La technique classique est réalisée par voie externe, au travers d’une mini-incision d’environ 1cm sur le dos du nez, au coin de l’oeil. L’os qui sépare le sac lacrymal des fosses nasales est fenêtré à l’aide d’un bistouri piézo-électrique. Une ouverture est aménagée entre les muqueuses lacrymale et nasale. Une sonde lacrymale en silicone est insérée depuis l’angle interne de l’œil jusque dans le nez pour guider la cicatrisation.
Elle permet une guérison définitive dans 80 à 90% des cas.
Les suites opératoires
Une semaine de repos est recommandée dans les suites de l’intervention. La reprise de la vie sociale et professionnelle peut se faire rapidement au décours.
Les suites opératoires sont peu douloureuses, bien calmées par la prise d’antalgiques classiques.
On peut retrouver un bleu (ou « ecchymose ») pendant 2 semaines, un léger gonflement (ou « œdème ») au niveau de l’angle interne de l’œil, une cicatrice légèrement visible pendant 3 mois.
Des saignements de nez peuvent être notés, mais nécessitent rarement un méchage. Le mouchage est contre-indiqué pendant 15 jours pour éviter de loger de l’air sous la peau (« emphysème »). Il convient également d’éviter les vols en avion pendant 15 jours.
La sonde lacrymale en silicone est laissée en place 1 mois et sera retirée sans douleur en consultation au cabinet.
Le résultat fonctionnel est apprécié à 6 mois.
Dans tous les cas, des consultation de contrôle sont nécessaires 1 semaine après l’opération (pour vérifier la bonne position des sondes mono ou bicanaliculonasales ou procéder à l’ablation des points si besoin), puis à 1 mois, 3 mois et 6 mois. Elle permettent de s’assurer de l’absence de complication.
Référence
Les chirurgies
- Les informations délivrées sur le site OphtaValmy sont données à titre purement indicatif. Ne pouvant s'appliquer à un cas précis, elles ne peuvent servir à établir un diagnostic ou un traitement et ne se substituent en aucun cas à une consultation médicale.