Éviscération/énucléation
Principe et Indications
L’ablation du globe oculaire est nécessaire :
- lorsqu’il contient une lésion tumorale intra-oculaire évolutive qui ne peut pas être traitée autrement
- quand l’œil est non voyant et en voie d’atrophie (appelé phtyse oculaire) entrainant des douleurs et une modification esthétique
- lorsque la détérioration chronique d’un œil traumatisé met en danger l’œil sain transmission de l’inflammation (ophtalmie sympathique)
L’énucléation est l’ablation chirurgicale de la totalité du globe oculaire (en général du fait d’une tumeur intra-oculaire)
L’éviscération est l’ablation chirurgicale du contenu du globe oculaire en conservant son enveloppe, la sclère (le « blanc de l’œil »)
Le globe oculaire est dans tous les cas remplacé par un implant qui permet l’adaptation d’une prothèse oculaire sur mesure, à l’image de l’œil restant.
Dr Ghislaine ASSAD-MEILLON est spécialisée dans la chirurgie de l’orbite et des paupières, elle vous vous proposera une consultation spécialisée pour évaluer la douleur, le volume du globe, la position des paupières.
Déroulement de l’intervention
L’énucléation ou l’éviscération sont réalisées par Dr ASSAD-MEILLON sous anesthésie générale, en ambulatoire, le plus souvent au CHU François Mitterrand à Dijon.
Le globe oculaire ou son contenu sont enlevés et remplacés par un implant sphérique en matériau bio-colonisable (hydroxy-apathite), ou par un greffon derme-lipidique prélevé au niveau abdominal. Les muscles moteurs de l’œil sont réinsérés sur l’implant pour transmettre le mouvement.
En cas d’éviscération, le contenu du globe est retiré en laissant en place la sclère (« coque blanche ») , en cas d’énucléation la totalité de l’œil est enlevée.
Dans les deux cas, le volume orbitaire doit être reconstitué grâce à un implant sphérique en matériau bio-colonisable (hydroxy-apathite), ou un greffon dermo-lipidique prélevé au niveau abdominal. Les muscles moteurs de l’œil sont réinsérés sur l’implant pour transmettre le mouvement.
Une lentille en plastique transparent (conformateur) est placée sous les paupières.
Si l’œil est le siège d’une lésion tumorale évolutive, il sera confié à un médecin anatomo-pathologiste qui l’analysera au microscope pour parvenir au diagnostic définitif et précis.
Suites opératoires
Suites immédiates
Un gonflement ( ou « œdème ») important des paupières et des douleurs sont possibles dans les 3 à 4 jours qui suivent l’opération, ils sont prévenus par la prise d’anti inflammatoires et antalgiques par voie orale pendant les 8 premiers jours post opératoires.
Aucune cicatrice n’est visible.
Dans tous les cas, des consultation de contrôle sont nécessaires 1 semaine après l’opération, puis à 1 mois, 3 mois et 6 mois, puis tous les ans. Elle permettent de s’assurer de l’absence de complication.
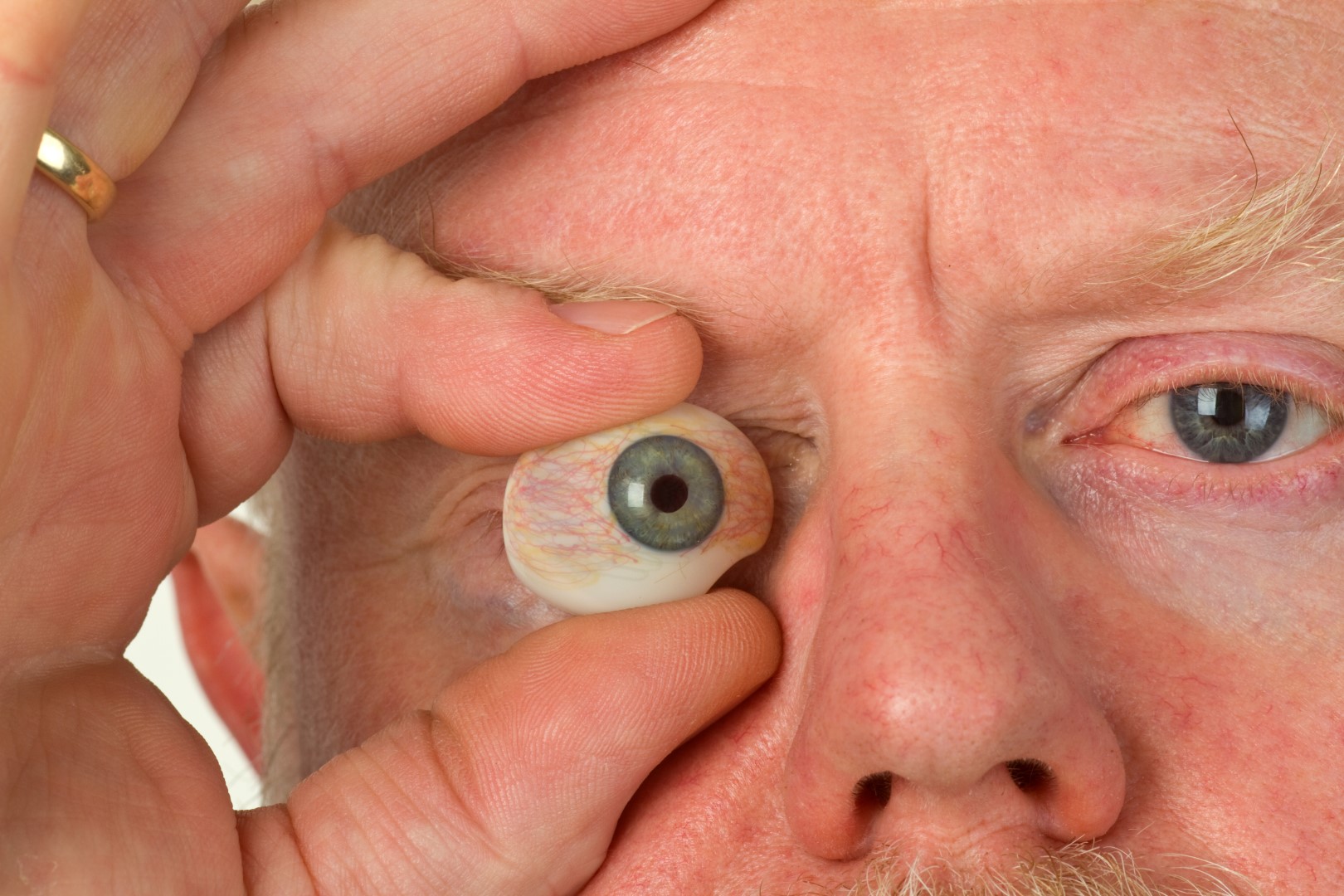
Prothèse oculaire
La mise en place de la prothèse s’effectue après cicatrisation totale, soit 3 à 4 semaines après l’intervention. Elle ne nécessite pas d’opération et est effectuée par un oculariste qui réalise une prothèse sur mesure après moulage de la cavité. Elle n’est pas douloureuse.
La première prothèse est provisoire. Quelques mois plus tard, la prothèse définitive est installée. Elle ne nécessite pas d’entretien particulier en dehors d’un polissage une fois par an et parfois d’un nettoyage à l’eau si il existe des sécrétions.
Le résultat fonctionnel est apprécié à 6 mois.
Le résultat est bon sur le plan esthétique lorsqu’il a été possible de reconstituer une anatomie proche de la normale ( bille de grand volume, culs de sac conjonctivaux profonds, prothèse fine)
Certaines imperfections peuvent justifier des gestes chirurgicaux complémentaires (défaut de volume, asymétrie du pli palpébral, ptosis)
Bien que les muscles responsables du mouvement de l’œil soient réinsérés, la prothèse oculaire ne peut en aucun cas être aussi mobile qu’un œil en raison de sa rigidité. Ceci ne constitue pas une complication ni un échec en soi.
Complications
Les complications post-opératoires sont rares : un saignement, une infection, un lâchage de la cicatrice, ou encore une expulsion de l’implant.
Dans le cadre du suivi au long cours, on cherchera à éliminer une déhiscence conjonctivale avec exposition de l’implant, une atrophie de la graisse de l’orbite donnant un aspect d’œil creux, une chute de la paupière (ptosis), un affaissement de la paupière inférieure ou une modification des cul-de-sacs conjonctivaux. Ces complications peuvent donner lieu à des interventions supplémentaires.
Référence
Les chirurgies
- Les informations délivrées sur le site OphtaValmy sont données à titre purement indicatif. Ne pouvant s'appliquer à un cas précis, elles ne peuvent servir à établir un diagnostic ou un traitement et ne se substituent en aucun cas à une consultation médicale.